看数据说话:结核性脑膜脑炎还是转移性肿瘤!
发布时间:2006-08-26 20:42:22
分享【一般资料】 患者朱XX,女,48岁,售货员 【主诉】 因“发热2+月,头痛半月,加重3天”于2006年4月19日入我院神内科治疗。2+月前,患者出现发热,伴畏寒、寒颤、无咳嗽、流涕,院外按“感冒”反复输液多次效果不明显。半月前出现头晕,顶枕部跳痛,炸裂样痛,每次5-6小时,发作与**无关,头痛清晨较重。院外头颅CT平扫及CTA(4.11):左侧额叶小片状混杂密度影,考虑脑出血吸收期改变,小脑蚓左侧可疑环状病灶,左侧颈内动脉床突上段局限性膨大,不除外动脉瘤可能。3天来头痛加剧,伴恶心、呕吐感,颈部活动受限,门诊腰穿示颅内感染,为进一步治疗入院。发病以来,无听力、视力改变,无肢体无力。 【既往史】 否认肝炎、结核史,7年前左乳手术史,自述为良性肿瘤。 【入院查体】 T38.5℃,P95次/分,R20次/分,BP130/75mmHg,神清,对答切题,颅神经未见异常,颈阻阳性,克氏征阳性,左侧病理征阳性,余神经系统检查正常,心肺腹无阳性发现。入院诊断:1.结核性脑膜脑炎伴结核瘤2.癌性脑膜炎待排。入院后予异烟肼、利福平、乙胺丁醇、吡嗪酰胺抗痨,甘露醇降颅压,**10mg/d防止粘连,鞘内注射,患者反复出现低热,头痛。 【辅检】 胸片(4-20)右膈影略升高。PPD(6-02)强阳性,HIV、梅毒抗体、乙肝、丙肝阴性,反复脑脊液墨汁染色未发现新隐球菌,乳腺彩超检查未见占位病变。骨穿(5-30):增生性骨髓像。头颅MRI平扫+增强(4-25):双侧大脑、小脑多发结节状及片状异常信号,部分灶周轻微脑水肿,并室管膜及脑膜多发小结节。头颅MRI:双侧大脑、小脑多发结节状及片状异常信号,右侧裂池区脑膜增厚可能,与前片相比,双侧大脑半球病灶增多,左侧小脑半球病灶范围扩大。正规抗痨3月余,症状反复,脑脊液蛋白持续偏高,颅内病灶仍在扩大,提请会诊,进一步明确诊断,及下一步治疗方案。腰穿结果:时间压力WBCRBCCluClPro腰穿后血糖4-19400120(N0.23)502.35103.61746.74-21150240(N0.62)302.611002529.16.34-29150140(N0.70)106.68104.32770.99.75-08330(N0.80)104.66104.63402.18.25-15250220(N0.43)302.80107.82494.87.35-1880300(N0.73)104.29108.12555.07.15-22150142(N0.70)206.07107.5199011.75-26200310(N0.29)104.50112.62076.67.85-29160324.54108.714808.46-01175112(N0.62)103.91110.41558.09.56-05220190(N0.57)05.57113.32329.012.86-08150130(N0.06)01.36115.017074.96-1217050(N0.17)102.52117.5196410.36-1525040(N0.02)21.32118.017577.16.19180110(N0.04)102.80116.0173012.36.2214070(N0.30)43.67113.71623.017.27-04250262(N0.75)21.27118.3265610.17-10175803.49112.120959.97-132257-17252203.32118.715227.97-311252623.76115.9125211.18-14180203.1211418086.7
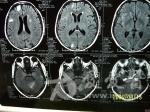


考虑糖尿病性脑血管病变,详细问其是否有糖尿病史,必要时做个胰岛素释放试验。 糖尿病性脑血管病变多发性,大面积梗塞,腔隙性脑梗塞无肢体瘫痪,只表现为头痛,头昏,记忆力减退,反应迟钝,肢体麻木,共济失调等。如能确诊,给予控制血糖,有效降低血压,选用保护血管,溶解血栓的药物及改善脑细胞功能的药物。

该患者反复查过血糖,肯定不高,有时血糖高,是作腰穿时在输糖水,同时一直用地米脱水可能对血糖有轻微影响,一直抗痨治疗,CSF蛋白不降,细胞数有好转,影像学上病灶不断扩大,我们曾提请全市会诊,仍感定性困难.专家意见:1.目前转移性肿瘤可能居大,2.结核,隐球菌不能完全除外.处理:建议全颞叶切除,目的减压缓解病情,并取活检明确诊断.该患者治疗初期头痛,发热一度好转,近期再次出现头痛,行走不稳,考虑有颅压增高风险. 提出该病例与大家增加经验,看看有没有同行遇到过类似病例.

我的初步诊断: 1.转移性肿瘤 2.结核性脑膜炎 并请神经外科syq88818(梅影清风:一清)斑竹会诊 ]

原帖由tongly889于2006-8-2717:31发表 该患者反复查过血糖,肯定不高,有时血糖高,是作腰穿时在输糖水,同时一直用地米脱水可能对血糖有轻微影响,一直抗痨治疗,CSF蛋白不降,细胞数有好转,影像学上病灶不断扩大,我们曾提请全市会诊,仍感定性困难.专家意见:... 没看明白,你的列表的最后一项不是血糖吗,很高啊。血糖的正常值不是3.96.1,是我看错了吗?:L:L

没错,是腰穿后随机测的血糖,但我仔细看过,患者做过前后两次七次血糖检查,没有问题,没有查过耐量和INS释放实验,腰穿后随机高时都在输水,可能有耐量减低,我们再查一下,曾用过刺五加,灯盏细辛.脑梗塞不好解释蛋白和逐渐出现的占位效应.

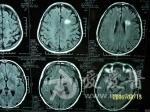
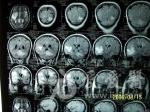
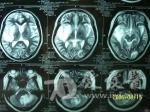
先从影象上分析下:第一张片《4-09》示左侧顶深部孤立高密度结节病灶,周围水肿明显。第二张《4-24》示病灶增大沿侧脑室伸长,周围水肿不明显。第三张《5-24》示病灶增多,表现为额,颞,枕,小脑叶多灶高密度结节灶。第四张《8-14》示额,颞,小脑病灶增大,以右颞叶增大明显,并可见侧脑室受压,中线稍移位,水肿不明显。病变主要是以脑叶为主,白质病变只是一个原发灶,后面脑叶就可能是个继发转移灶的可能,因转移灶影象的都是在灰质。 从腰穿脑脊液来分析:第一次颅内压增高明显,也提示有感染,后面基本上是正常的,但有一点没变的就是蛋白明显增高,氯化物减少,细胞数稍增多,这说明了什么?脑脊液还是支持“结核性脑膜炎”的诊断,且PPD也是强阳性。 从上面二个来看是二个不同的诊断,根据一元论的考虑的话,我认为还是要诊断“脑转移瘤”第一张片子是原发灶,还是乳腺癌的转移?左乳手术七年了又复发了吗?有点不支持的就是脑脊液病检无异常,但病检的结果阳性是很低的,还有就是氯化物的降低。但是诊断“结核性脑膜炎”就有更多的疑点:首先影象不支持,结核都是损害的脑底,损害脑叶的没见过,再有就是正规抗结核治疗三月无明显的效果,相反病情还有加重,这就不的不考虑诊断的问题了。 确诊还是要活检,最好在左侧颞叶进行活检,手术切除的意义不是很大,切不干净有何多大的用。

考虑结脑,原因:多法病灶,额、颞叶、小脑病灶后期出现,周围水肿不很强,无肿瘤的典型指样水肿,切PPD强阳性,以发热起病,以病灶扩大为主,而非水肿为主。切脑脊液支持结脑。如为转移瘤,1、无原发病灶,2、短期内病灶多发,切发展迅速,3、病灶周围水肿不明显。 下一步的处理:1、继续抗捞治疗,2、脑脊液查抗酸杆菌和培养,3、查血沉,4、可考虑活检。

大家说了很多了,偶说一下愚见吧: ㈠初步诊断:脑原发性血管炎(感染后免疫反应所致) 依据:(简要说明)1、女性,48岁;2、感染(细菌或病毒性)病史;3、头痛、颈抵抗、克氏征阳性、巴氏征阳性等;4、头颅CT/MRI示脑皮质、室管膜、脑膜多发结节样、小片样病灶;(平扫与强化提示有缺血和出血改变);5、脑脊液检查支持; ㈡鉴别诊断:1、结脑;本病例最大的不支持点就是①病史②CT/MRI和脑脊液检查结果不典型③强有力的正规抗痨治疗3月无效(此点最重要)④PPD强阳性不能说明就是结核感染; 2、颅内转移瘤(不多说了); 3、颅内化脓性感染(不多说了); 4、多发性硬化(不多说了); ㈢进一步检查: DSA(脑血管造影); ㈣治疗: 见以下内容; 为了让大家进一步认识此病给大家提供一篇文章作参考: 中枢神经系统血管炎是一类主要累及中枢神经系统的炎性血管病。此病在20世纪50年代后期被首次描述,其临床表现为脑梗死和出血。病因除极少数和微生物的直接感染有关外,多数血管炎可能由微生物感染所诱发的自身免疫异常所致,表现为血管壁的炎性细胞浸润、血管壁坏死、渗出和血栓形成,在炎症后期出现血管壁的纤维化和动脉瘤形成。对周围脑组织的损害包括炎症的直接损害,以及血管组织活检和血管造影。 按发病原因,可将中枢神经系统血管炎分为4类 (1)感染胜血管炎,包括梅毒性血管炎、细菌性血管炎和病毒性血管炎;(2)原发性血管炎,只累及中枢神经系统,包括结节性动脉炎及过敏性肉芽肿、颞浅动脉炎、Takayasu综合征。wegner肉芽肿、淋巴细胞性动脉炎、过敏性动脉炎; (3)继发性血管炎,为系统性或全身性疾病所引起的,包括自身免疫病合并血管炎(系统性红斑性狼疮、风湿性关节炎、硬皮病及重叠性胶原病和干燥综合征)以及感染、药物和肿瘤相关的过敏性血管炎 (4)不能分类的血管炎累及中枢神经系统,如血栓闭塞性血管炎。Moya-Moya综合征、Sneddon综合征。Cogan综合征、孤立的中枢神经系统血管炎。 病因和发病机制 (1)感染性中枢神经系统血管炎和微生物的感染存在直接的关系,致病菌包括梅毒、支原体、细菌、真菌和病毒。 梅毒是以前最常见的感染性血管炎, 支原体和细菌也可以引起血管炎, 任何颅底的感染均可以导致进入脑的大血管闭塞或局部血管炎,特别是结核和真菌感染,结核感染可以导致40%的深穿动脉发生炎症,引起基底节、白质和小脑的梗死。毛霉菌和放线菌易侵犯血管导致出现血管炎样的血管造影图像。 带状疱疹眼炎爆发后几个月可以产生同侧的血管炎,在血管内皮细胞内可以发现病毒颗粒。 (2)自身免疫性血管炎可能是微生物感染后导致自身免疫的异常所致。微生物的蛋白分子刺激机体免疫系统产生相关的免疫反应,免疫系统在清除微生物的过程中把血管壁上具有微生物蛋白抗原特性的正常蛋白(分子模拟机制)也进行破坏,导致血管炎的产生。这个过程可以是免疫复合物的沉积导致血管损害,如结节性动脉炎和过敏性动脉炎,出现抗心磷脂抗体和抗中性粒细胞抗体的升高。 也可以是T细胞一内皮细胞反应性的血管损害,如巨细胞动脉炎和孤立性中枢神经系统动脉炎。 病理改变 大脑为最常受累及的部位(95%),脑桥和延髓次之(32%),其次分别为小脑(18%)和脊髓(16%)。 血管炎主要累及软脑膜及皮层的中小动脉血管壁,较少累及静脉和微静脉。 血管炎的病理改变具有多变性,同一个脑标本内可以见到一系列处于不同时期以及组织学类型不同的血管炎改变, 在急性期表现为大量中性粒细胞的炎性渗出,在感染性血管炎还可以发现微生物体的存在。 慢性期出现淋巴细胞和多核巨细胞伴血管壁局灶纤维样坏死, 肉芽肿性动脉血管炎中可见郎罕细胞,也可以表现为坏死性淋巴细胞性血管炎。 处于稳定期的血管炎以疤痕组织形成为主要病变。 血管炎导致的血管闭塞引起局部脑组织坏死,正常脑组织结构破坏伴随大量格子细胞出现,在坏死脑组织的附近可以看到血管炎的存在,也可以看到慢性缺血导致的弥漫性脱髓鞘,中枢神经系统弥漫性损害伴随局灶性病变最常见,约占57%,仅出现局灶性颅内病变者占35%,仅出现弥漫性病变者占12%。在少数情况下血管炎可以导致脑出血。 临床表现 中枢神经系统血管炎的发病年龄为15-96岁(平均50.5岁),男性发病率较女性略高或相同。 临床表现具有高度可变性,发病从急性到慢性,病程呈现进展性或波动性。其神经系统症状和体征呈限局性或弥散性(表1),但基本具有三个主要表现:头痛、多灶性的神经功能缺陷和弥漫性的脑损害症状。 多数患者没有全身系统性症状和体征。 1头痛 复杂性头痛是最常见的且多为最先出现的症状,占60%-70%,表现为类似偏头痛样或剧烈头痛发作,可为急性或慢性发病,程度可轻可重,也可自行缓解。 2局灶性中枢神经系统损害 局灶性的中枢神经系统症状也很常见,包括短暂性脑缺血发作、卒中、偏瘫、颅神经病变、癫痫及共济失调等,由于血管腔阻塞或血栓形成而引起的脑组织缺血,表现为局灶或多灶性脑梗死,伴或不伴有出血改变。由于动脉壁的局灶性坏死和炎性动脉瘤的形成引起血管壁破裂导致脑出血,但缺血病变比较少见,在出血的患者中颅内出血最常见,也可表现为蛛网膜下腔和脊髓硬膜下胜出血。 3弥漫性脑损害症状 可出现一过性意识水平的改变或认知功能改变或反复发作伴有意识丧失的惊厥,尚可出现部分运动性惊厥。部分患者表现为进行性的智力减退。阿尔茨海默病可与中枢神经系统血管炎同时出现,因此,对于诊断为中枢神经系统血管炎的患者,若激素治疗有效后仍出现进展性的智能下降,应考虑到此病。 表1中枢神经系统血管的临床表现 症状百分比(%) 头痛62 偏瘫55 认识障碍51 意识减退28 癫痫21 脊髓损害18 脑出血2 辅助检查 1血液检查 对于微生物感染性疾病应当根据需要作相关的血清学试验。一般的实验室参数对于确定自身免疫异常导致的中枢神经系统血管炎缺乏足够的敏感性和特异性指标。,仅10%的患者出现血沉加快,常无血清学和免疫学持续性的异常改变。近年发现,抗中性粒细胞抗体检测在小血管炎的诊断中起着很重要的作用,在中枢神经系统血管炎时,这些自身抗体检查的意义仍有待确定。 2脑脊液检查 脑脊液检查包括特定的微生物学染色培养和血清学试验,以鉴别血管炎的类型。 微生物感染可能会发现微生物体的存在,但对自身免疫性血管炎脑脊液检查没有特殊改变。 最常见的改变是脑脊液蛋白轻度升高,伴轻度淋巴细胞反应或出现中性粒细胞。 寡克隆区带阳性,在脑部炎性病变均可见到寡克隆区带阳性,因此对诊断缺乏特异性。 3影像学检查 中枢神经系统血管炎的一个主要诊断手段是脑血管造影,约60%的患者出现异常改变,主要表现为多发性的血管交替狭窄和扩张。 CT与MRI作为一类非创伤性检查对诊断有一定的帮助,其异常改变缺乏特异性。MRI较CT更为敏感。MRI最常见的表现是广泛的皮层和白质的损害,应用对比剂可见较脑膜出现增强。孤立性脑内血管炎可以出现占位效用。 其他影像学手段常常用于脑循环的研究(包括MRA,PET,SPECT等),他们在血管炎诊断中的作用尚待进一步研究。 经颅多普勒可以检测近瑞大血管异常,因此对于累及近端血管的原发性中枢神经系统血管炎(PACNS)患者的预后及随访工作有所帮助。 MRA空间感知能力较低,对于较小直径的受累颅内血管不能显示,因此不能与传统的脑血管造影等价。 DSA为一种相对敏感的非侵入性检查方法,但仍有10%-15%的PACNS患者由于受累血管太小而不能检测出。脑血管炎患者中有1/2出现异常的碘标记的白细胞在脑部聚集,因为白细胞会聚集在血管炎累积的血管支配区域的坏死组织或缺血区,而对脑血管炎具有一定的诊断价值。 脑的功能性造影如PET及SPECT可用于证实继发于血管炎症的缺血改变。但是,弥漫性的灌注异常和多发的局部灌注异常可见于神经精神性狼疮、使用可卡因、HIV相关痴呆等情况。 单组织活检病理检查 病理检查在诊断中枢神经系统血管炎中具有重要的意义。炎症性血管病变可累及脑实质及软脑膜任何血管,没有选择性。,病变呈阶段性,所以活检有很大的局限性,敏感性仅为53%-80%。 通过选择活检部位而得到一定的改善,如选择产生相应神经系统体征的部位,影像学异常区域尤其是可增强部位的取样都有可能增加阳性率。 对于缺乏局灶性损害的病例,常将非优势半球的领极作为取材部位。 颅底脑膜的取样对于排除一些潜伏感染和肉瘤样病变较重要。 脑活俭也有一定的假阳性率,水痘-疱疹病毒感染。细菌性脑膜炎、梅毒、结核。真菌感染。何杰金病、系统性红斑狼疮。类风湿性关节炎、Wegener病。淋巴增生性肉芽肿和中毒均可出现中枢神经系统血管炎样表现。 诊断和鉴别诊断 中枢神经系统血管炎的诊断非常困难,主要依靠患者的临床表现、影像学检查结果和病理改变特点,对于出现不能解释的头痛、慢性血管炎和青年人出现的脑卒中应当考虑到此病的可能。诊断的金标准是脑病理检查。感染性血管炎必须找到微生物感染的直接和间接证据。 原发性血管炎的诊断标准:(1)临床症状主要为头痛和多灶性神经系统障碍,症状至少持续6个月以上或首发症状非常严重;(2)血管造影发现多发的动脉节段性狭窄;(3)除外系统性炎症或感染性疾病;(4)软脑膜或脑实质活检证实为炎症,无微生物感染、动脉粥样硬化和肿瘤的证据。由于脑活检的高危险性,部分病例缺乏活检结果而只能依靠血管造影诊断,正因如此,临床医生对于中枢神经系统原发性血管炎的认识有限,而很难作出正确的诊断。对于反复发生脑血管病或是非高危人群的脑血管病患者应想到此病并作相应的检查,以便于及早治疗。对于突发性头痛伴或不伴有局灶神经系统体征的女性患者,若脑脊液正常或接近正常,血管造影符合血管炎的改变,应高度怀疑此病的诊断。此时如下病史的询问很重要:(1)药物服用史,尼古丁、咖啡因、口服避孕药及雌激素替代疗法等;(2)复杂性头痛病史;(3)嗜略细胞瘤;(4)产后。 自身免疫异常导致的中枢神经系统血管炎应与以下疾病进行鉴别。 1显性遗传性脑血管病伴随皮层下痴呆和白质脑病 2动脉硬化性脑梗死或Binswanger综合征 3多发性硬化 4中枢神经系统肿瘤 虽然可以对孤立的炎性病灶进行糖皮质激素实验性治疗,观察病灶是否消失,但不能除外中枢神经系统原发性的淋巴瘤,所以两者的鉴别主要在于病理检查。 治疗 1治疗前应停止任何血栓形成或血管痉挛刺激因素,如口服避孕药,尼古丁,拟交感类药。 2对于微生物感染导致的中枢神经系统血管炎必须在明确诊断后采取相应的抗微生物药物治疗。 3对自身免疫性血管炎的治疗首选联合应用激素和环磷酸胺。不论是活检证实或是血管造影确诊的血管炎,激素联合免疫抑制剂均有一定的疗效。 到目前还没有确定是否所有诊断为血管炎的患者均应使用,在药物剂量以及疗程长短方面没有统一的标准。 对于急性局灶性神经系统损害,如果脯脊液检查正常,依靠血管造影诊断的血管炎患者不适于早期即应用激素联合免疫抑制剂治疗,相对短期(3-6周)大剂量皮质激素联合应用钙离子抬抗剂也很有效,对于进展性或经活检证实的血管炎,尤其是巨细胞动脉炎的患者应首选联合治疗方案,治疗时间通常维持在症状缓解6-12个月后。 激素联合免疫抑制治疗会出现严重的药物不良反应,如出现持续性白细胞降低,改用静脉输注免疫球蛋白后症状可以得到改善,疗效的巩固需要间断静脉输注(2-6个月)来维持。 偶的分析可能是完全错误的,只是请大家参考,就作为抛砖引玉之用吧。 ]

原帖由magelc于2006-8-2721:20发表 考虑结脑,原因:多法病灶,额、颞叶、小脑病灶后期出现,周围水肿不很强,无肿瘤的典型指样水肿,切PPD强阳性,以发热起病,以病灶扩大为主,而非水肿为主。切脑脊液支持结脑。如为转移瘤,1、无原发病灶,2、短... 结核性脑膜炎有正规抗结核治疗三个多月不见效果还加重的吗? ]

结脑的CT表现 根据结脑的病理类型可将结脑的CT表现分为渗出性病变、脑积水、结核球、脑梗塞、脑萎缩、钙华、硬膜下积液等几类。 1、渗出性病变:表现为脑沟、脑池、脑血管周围见边缘不清的高密度铸形改变,是儿童结脑的最主要的特征性表现。 2、脑积水:主要是由于蛛网膜粘连或/和中脑导水管阻塞、第四脑室正中孔或侧孔阻塞引起的脑室系统扩张,是结脑最常见的并发症,也是结脑死亡和后遗症的主要原因。 3、结核球:可发生于脑的任何部位,呈单发或多发。CT示结节状、小圆形或类圆形,伴周围轻度脑水肿。增强扫描呈点状高密度或环状高密度影,具有一定的特征性,结核球在CT上的表现与病期有关。 4、脑梗塞:CT扫描所见为形态不规则、大小不一的低密度灶,以脑干、基底节区为最多见。成人发生率约为31.3%,而儿童仅为13.7%,主要原因为:脑血管炎性水肿与痉挛所致,也可能为血管内膜肥厚、管腔狭窄有关。 5、脑萎缩:脑沟增宽、脑回变薄、脑室扩大。主要是由于结脑引起的动脉管腔狭窄及脑室系统张力增高所致。 6、硬膜下积液:主要见于1岁以内的婴儿,可能与婴儿神经系统发育不全或外伤有关,并非结脑的特异性表现。 7、钙化:脑底池、侧裂池内见大量圆形、类圆形或斑片状高密度影,边缘清晰,为脑池内渗出物钙化所致,常伴脑积水。 以上诸种表现常合并存在,以渗出性病变合并脑积水、结核球或脑积水并脑梗塞、脑萎缩居多。
