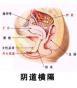
介绍
在胚胎发育过程中,若发生故障,可形成阴道横隔。横隔发生在阴道较高段,而且部分闭锁,可不影响性生活,并可以受孕,但在分娩时可影响胎儿娩出,宜在分娩时做横隔切开术;横隔发生在阴道较低段,可影响性生活,如完全闭锁时,其症状与处女膜闭锁大同小异。患者应及时做阴道横隔切开术。
最新文章
症状
临床表现
横隔厚度亦有很大差别,有的很薄,似纸,有的则较厚(1~1.5cm)。两层粘膜组织中间的间质内可含丰富的胶原纤维及平滑肌,偶可混有中肾样组织成分。有无临床症状出现,完全按隔膜有无小孔而定。完全性机工隔小见,多数在横隔中央有一小孔,有时只能通过细探针,经血可以外流则无症状发生,直到婚后因性交困难或分娩时胎头梗姐而发现。如无孔,则一俟初潮后因经血潴留而出现症状。在检查发现阴道横隔时,首先要注意机工隔上(常在中央部位)有无小也,有孔隙者可用探针插孔内,探查小孔上方阴道的宽度及深度以明诊断。
诊断
在检查发现阴道横隔时,首先要注意机工隔上(常在中央部位)有无小也,有孔隙者可用探针插孔内,探查小孔上方阴道的宽度及深度以明诊断。
病因
阴道横隔系胚胎期由泌尿生殖窦——阴道球向头端增生增长演变而成的阴道板,自下而上腔道化时受阻,阴道横隔未贯通或未完全腔化所致。常发生于阴道上、中1/3交界处,但亦发生于阴道任何部位,直到阴道顶端,接近宫颈。可能因两侧副中肾管尾端与尿生殖窦相接处未被贯通所致。阴道横隔多位于阴道上中1/3交界处,也有发生在其他部位者。完全性横隔少见可致阴道闭锁;通常在隔中央或侧方有小孔,其大小不一,影响阴道液与经血排放。
检查
1.症状
无孔者可出现周期性下腹痛而无月经初潮;孔小者可出现经血排流不畅的症状;横隔位于阴道中下段者可致性生活不满意。部分患者可无临床症状。
2.体征
检查时首先注意横隔所在部位,位置低者少见,其次注意横隔上(常在中央部位)有无小孔,有孔者可用宫腔探针插入孔内,探查小孔上方的阴道腔的宽度及深度。无孔者可用粗针穿刺,注意穿人多深即可抽出积血,以估计隔膜厚度,再用外科探针由穿刺孔插入了解隔膜上方阴道腔的宽度及深度,以明确诊断。
鉴别
阴道横隔的鉴别诊断:
应与处女膜闭锁相鉴别。根据症状以及妇科检查不难鉴别。但如完全闭锁时,其症状与处女膜闭锁大同小异。
处女膜闭锁:处女膜孔的形状、大小和膜的厚薄,因人而异。一般处女膜孔位于中央,呈半月形,偶有出现中隔,将处女膜孔分割为左右两半,称中隔处女膜或双孔处女膜。也有膜呈筛状,覆盖于阴道口,称筛状处女膜。如处女膜褶发育过度,呈无孔处女膜,即为处女膜闭锁,是女性生殖器官发育异常中较常见的。
在检查发现阴道横隔时,首先要注意机工隔上(常在中央部位)有无小也,有孔隙者可用探针插孔内,探查小孔上方阴道的宽度及深度以明诊断。
并发症
阴道横隔影响女性的生活。两层粘膜组织中间的间质内可含丰富的胶原纤维及平滑肌,偶可混有中肾样组织成分。完全性阴道横隔少见,多数在横隔中央有一小孔,有时只能通过细探针,经血可以外流则无症状发生,直到婚后因性生活困难或分娩时胎头梗姐而发现。阴道横隔可能会导致女性患有不孕症。
治疗
【治疗前】
预防:
婚前检查――预防先天性畸形儿出生的第一道防线大部分先天性畸形儿一旦出生,一般是无法治疗的,所以预防患儿出生就显得非常重要。如何预防呢?主要通过婚前体检和产前诊断两个环节。
我们对婚前检查并不陌生,这是一次全面、系统的健康检查,主要包括全面的身体检查、遗传健康询问和婚后性生活常识讲解等。其中遗传咨询和遗传学检查是重要内容。
婚前遗传咨询的目的是了解双方有无遗传病史和其他可能遗传的疾病,以决定男女双方是否适合结婚。例如,一方或双方为痴呆或有精神病尚未痊愈者,则遗传给下代的几率很高;有些疾病患者虽然外表正常,但生育时可出现流产、死胎、畸形、聋哑或出生其他生理缺陷儿;其他如某些高血压、心脏病等心血管疾病,糖尿病以及某些遗传性癌症等均可能遗传,如果家族中有上述类似的疾病,那么后代患这种疾病可能性就比较大。通过咨询,男女双方还可了解到孕前和孕期保健的宝贵知识。例如,年龄过大则出生先天性智力低下和其他畸形儿风险大大增高,孕前不宜饮酒、抽烟、疲劳、用药等,孕期应避免感冒、阳光直射、高温、远离化学有害物等。
遗传学检查是指通过血液分析鉴定男女双方是否有遗传病或携带可使后代患病的遗传基因。下面我们通过婚前遗传染色体检查来说明这个问题。
人体每个正常细胞核内均含有23对染色体,携带着人类全部遗传基因,23对染色体数目和结构恒定是人类正常传种接代的重要保障。若异常可以引起各种各样的遗传性疾病。而部分染色体异常的人外表正常,无任何异常感觉,我们将这类人叫做染色体异常携带者,在普通人群中约占0.6%。这类人虽然自己无任何疾病表现,但在生育时会把异常遗传给后代,引起胚胎染色体异常、胚胎不能正常生长发育。染色体异常的胚胎中有一部分死亡,临床上表现为自然流产或死胎;还有一部分胚胎继续发育形成胎儿而出生,而成为遗传病婴儿,染色体异常的婴儿有俩种情况:一种有疾病表现,成为遗传性疾病患者,如发育迟缓,躯体畸形,智力低下,女性不孕、原发性闭经,男性不育,两性畸形等;另一种和其父母一样外表正常,成为异常染色体携带者,但长大成人后同样要承受和父母一样的痛苦。染色体异常携带者平时因无疾病表现,不进行血液遗传染色体分析一般无法发现,往往在结婚生育时连续发生自然流产后,到医院接受检查时才被发现,那时夫妻双方已蒙受了身体和精神上巨大痛苦。
产前诊断------防止先天性疾病儿出生的最后一道防线为了“小天使”的幸福和健康,行之有效的方法就是大力开展产前诊断。产前诊断又叫出生前诊断,它对胚胎或胎儿在出生前是否患有遗传性先天畸形作出准确的判断,对异常胎儿进行治疗性流产,防止缺陷儿出生,从而保证后代健康。产前诊断仅有20多年历史,但发展迅速,方法包括X线、胎儿镜、超声波、生物化学及酶检查、染色体诊断等,最常用的是超声波和染色体检查。
B超是一项无痛无损伤方法,应用最广,它可以对胎儿的面部、四肢、脊柱等外部发育情况进行检测,还可直接对胎心和胎动进行动态观察,但B超不宜做的太多,因为超声波或多或少会影响胎儿的听觉等功能,一般在正常情况下以孕早、中和晚三次B超为宜。
染色体检查是遗传学诊断的一种,主要针对胎儿先天性染色体病,可诊断出100余种染色体病,包括先天愚型、猫叫综合征、两性畸形等,这是B超无法做到的。孕期染色体检查分三个阶段的三个方法:
早期(孕8-11周)的胎儿绒毛组织吸取:绒毛可经宫颈部取样,最好在B超监视下进行。绒毛枝经处理或经短期培养后进行染色体分析,另外,绒毛组织处理后还可以做酶和蛋白质检测,也可以直接抽取DNA进行基因分析。
中期(孕16-20周)的羊膜腔穿刺术:既羊水取样,羊水中有胎儿脱落细胞,经体外培养后,可进行染色体分析、酶和蛋白质检测、性染色质检查、DNA分析等,可诊断出上千种疾病,目前应用比较广泛。
孕晚期(孕27周后)的脐带穿刺术:在B超引导下经母腹抽取胎儿静脉血。这项技术在我国已远较国外普及,成功率高,也较安全。脐血可作染色体或血液学各种检查,亦可用于因羊水细胞培养失败,DNA分析无法诊断而能用胎儿血浆或血细胞进行生化检测的疾病,或在错过绒毛和羊水取样时机下进行,在一些情况下,可代替基因分析。例如,α地贫可直接测定HBarts;血友病可直接测定凝血因子Ⅷ等。
哪些情况需要做产前羊水检查,能诊断那些疾病?
羊水诊断主要是检测各种生育相关病症,以及遗传病症,适用于35岁以上,怀孕16~20周的准妈妈。如果你有遗传病或染色体异常等家族病史,或曾生育过异常胎儿,或有不良流产史,或超声波扫描等检测发现异常,或唐氏筛查高危,医生都会建议你进行羊水诊断。有些准妈妈虽然没有以上提到的情况,为了消除顾虑,也会可以进行羊水诊断。其花费在400~3000元之间,根据所做检测项目的多少,金额有所不同。
羊水检查在产前诊断中占有非常重要地位,可诊断上千种疾病。总结起来有以下几个方面。
1、分子水平。从羊水细胞提取胎儿DNA,针对某一基因做直接或间接分析或检测。如诊断地中海贫血、苯丙酮尿症、进行性肌营养不良等。
2、细胞遗传学水平。采集羊水后可进行体外培养,进行遗传染色体分析,是目前应用最广泛的诊断方法。羊水染色体具有以下几种用途:(1)、对唐氏综合征、两性畸型等100多种染色体异常综合征具有确诊意义;(2)、对X连锁隐性遗传病,如血友病、红绿色盲、假性肥大型肌营养不良症等家族史的胎儿,及早确定胎儿性别,男胎应终止妊娠;(3)、对具有染色体遗传病家族史的孕妇进行选择性生育。
3、蛋白诊断水平。通过测定羊水中的特定蛋白或蛋白酶类而诊断某种疾病,如甲胎蛋白和胆碱酯酶诊断胎儿神经管畸形、脐膨出、无脑儿、死胎、先天性食管闭锁、十二指肠闭锁、先天性肾病综合症、严重Rh血型不合妊娠等;测定氨基己糖酶A活力诊断黑蒙性家族痴呆病;测定糖和脂代谢酶类诊断脂代谢病、粘多糖沉积病、氨基酸代谢病、碳水化合物代谢病等;测顶羊水中特异免疫球蛋白,如白细胞介素-6升高,可能存在亚临床的宫内感染,可导致流产或早产。
4、微生物学诊断。可采用免疫学、化学发光或PCR等方法检测羊水中是否有风疹病毒、巨细胞病毒、EB病毒等感染,这些可导致胎儿异常,可能出现早产、死产或流产等。
另外,羊水测定可了解胎儿成熟度,如肝、肾、肺等成熟度。在处理高危妊娠时,为降低围产儿的死亡率,引产前需要了解胎儿成熟度,结合胎盘功能测定,选择分娩的有利时机。疑为母儿血型不合时,可以通过检查羊水中血型物质及胆红素以助于新生儿ABO溶血病的诊断、预防和治疗。若诊为ABO血型不合,应加强产前监测与娩出后新生儿的抢救准备。
当然,羊水测定在刑事案件侦破和亲子鉴定方面也具有重要作用。
做羊水诊断可能发生哪些危险?
羊膜腔穿刺采集羊水的过程总体来说是安全的,虽然存在导致母体损伤、损伤胎儿、胎盘及脐带、羊水渗漏、流产或早产、宫内感染的危险性,但其比例不超过1/200。
预防
阴道横隔与不孕的关系:
阴道横隔与不孕、外阴、阴道疾病引起的不孕占不孕症的1%~5%。阴道是性交和精液的容受器,某些外阴、阴道器质性或功能性疾病影响了精液或精子进入并储存在阴道内,或由于其环境变化影响了正常精子的功能而致不孕。
不孕患者可能经血排放不畅致淋漓不净,痛经、经血潴留可能合并感染,性交痛、性生活不满意。
阴道横隔系两侧副中肾管会合后以尾端与泌尿生殖窦相接处未贯通所致。多位于阴道上中段交界处。完全性阴道横隔少见,多数是在横隔中央或外侧另有一小孔,经血自小孔排出。横隔位置较高者,不影响性生活,不易及早发现;位置较低者少见,但因影响性生活,常较早就医。完全性者多因经血瘀积、输卵管伞部闭锁而不育。而横隔不全者则受孕率低。分娩时,横隔较厚者可阻碍先露部下降,则需行剖宫产术。多数横隔较薄,被先露部撑得更薄时,切开后即能经阴道分娩。如在未孕时发现,将横隔切开并切除其多余部分可增加其受孕率。
预后:
术后如受孕分娩不能顺利进行,需采取剖宫产以结束分娩。
相关疾病
高血压 痴呆 糖尿病 发育迟缓 感冒 肾病综合症 血友病 地中海贫血 两性畸形 男性不育 痛经 闭经 妇科检查 早产 引产 死胎 无脑儿 分娩 不孕症 苯丙酮尿症 先天性食管闭锁 先天愚型 风疹 氨基酸代谢病 肌营养不良症 粘多糖沉积病 智力低下 新生儿ABO溶血病 脐膨出 处女膜闭锁 Rh血型不合 自然流产 色盲 染色体异常