介绍
胰腺囊肿(pancreaticcyst)包括真性囊肿、假性囊肿和囊性肿瘤。真性囊肿有先天性单纯囊肿、多囊病、皮样囊肿、潴留囊肿等,囊肿内壁覆有上皮。囊性肿瘤有囊性腺瘤和囊性癌。假性囊肿的囊壁为纤维组织构成,不覆有上皮组织,临床上胰腺囊肿以假性囊肿最多见。
最新文章
症状
胰腺假性囊肿的临床表现特点主要是根据急性或慢性胰腺炎所处的阶段。急性囊肿时,表现为发热、上腹部胀痛和压痛、肿块、腹胀、胃肠道功能障碍等;严重的可出现多种并发症。
慢性胰腺假性囊肿多发生在慢性复发性胰腺炎的基础上,当囊肿体积不很大,主要表现为慢性胰腺炎的症状,如上腹部及腰背部痛、脂肪消化功能障碍、糖尿病等。脾大、上消化道出血是此症的特征。
胰腺假性囊肿分为3型:
1.坏死后Ⅰ型
继发于急性胰腺炎,囊壁成熟或不成熟,囊肿与胆管很少交通,ERCP显示胰管无异常。
2.坏死后Ⅱ型
见于慢性胰腺炎急性发作,囊壁成熟或不成熟,常与胰管相通,ERCP提示有慢性胰腺炎征象,但无胰管梗阻。
3.潴留性Ⅲ型
伴慢性胰腺炎,囊壁成熟与胰管交通,ERCP见胰管有明显的狭窄。这种分类有助于对治疗时机与方法的选择。
病因
急性胰腺假性囊肿是指囊肿内容急性聚积而成的囊肿,多继发于急性胰腺炎和胰腺损伤。急性胰腺炎的病因随不同国家与地区而异,在国内胆石诱发的急性胰腺炎占多数,酗酒引起的较少;而欧美国家酒精性急性胰腺炎占多数,胆石性仅占10%。
慢性胰腺假性囊肿是在慢性胰腺炎基础上因胰管梗阻破裂所致。慢性胰腺炎的病因主要为胆石、酗酒与损伤,少见于高脂血症、原发性甲状旁腺功能亢进的高钙血症等。
检查
(一)血尿淀粉酶测定:囊肿内胰酶经囊肿壁吸收后可出现于血尿中,引起血清和尿液中淀粉酶呈轻度到中度增高。但有报告约于50%的病例淀粉酶可不升高。一般在急性胰腺炎所致假性囊肿,血清淀粉酶常持续升高,而慢性胰腺炎所致者常正常。
(二)B超检查:B超检查是诊断胰假性囊肿的一项简便而有效的手段,典型者于上腹可探及一位置明确、范围肯定的液性暗区。B超对鉴别包块和囊肿特别有助,对胰假性囊肿的诊断正确率可达73%~91%。动态的超声探查可了解囊肿大小的改变。此外,在B超引导下,可作囊穿刺,抽取囊液作生化和细胞学检查。
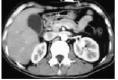
(三)CT检查:在CT扫描图上胰假性囊肿为边缘光滑的圆形或卵圆形密度均匀减低区。如CT检查显示有气液平面,说明有感染性脓肿形成。
(四)X线检查:X线钡餐检查对胰腺假性囊肿亦有定位价值,除可排除胃肠腔内病变外,尚可见到囊肿对周围脏器的压迫和移位征象。如在胃后有大的假性囊肿存在,钡剂可显示胃向前推移,胃小弯亦可受压。胰头部假性囊肿可使十二指肠曲增宽,横结肠向上或向下移位。腹部平片偶可发现胰腺钙化阴影。
(五)ERCP:通过ERCP可确定囊肿的存在和位置,并有助于与胰癌相鉴别。假性囊肿时ERCP表现有囊肿充盈;主胰管梗阻,梗阻端呈锥形或截然中断;胆总管受压移位;非沟通性囊肿时胰管分支受压和局限性分支不充盈。但约有半数假性囊肿不与主胰管沟通,故胰管造影正常不能否定诊断。ERCP亦可检查有否瘘管存在。但ERCP可促使继发感染或使炎症扩散,故在诊断业已肯定的病例,不宜列为常规检查。
(六)选择性动脉造影:选择性动脉造影对假性囊肿有肯定的诊断价值,能显示病变部位。囊肿区呈无血管区,并见邻近血管移位变形。该项检查能正确地诊断血管受侵情况,确定有否出血和出血来源,判断囊壁内有否假性动脉瘤存在。血管造影对判断假性囊肿是否侵入脾内,较B超和CT更有价值。
鉴别
胰腺假性囊肿须与胰腺脓肿和急性胰腺蜂窝织炎鉴别。伴随脓肿的病人常有感染表现。偶尔,假性囊肿可表现为体重下降、黄疸和触及无痛性肿大的胆囊,常首先考虑为胰腺癌。CT扫描显示病变为液性,提示为胰腺囊肿可做出正确诊断。增生性囊肿,还有胰腺囊腺瘤或囊腺癌,约占胰腺囊性病变的5%,术前应与胰腺假性囊肿鉴别。其确切的鉴别诊断主要依靠活检来确定。
并发症
胰腺假性囊肿的并发症更多见于急性胰腺假性囊肿。
1.囊内出血
胰周与上腹部许多较粗的血管常构成囊壁的一部分如胃左动静脉,胃右动静脉,脾动静脉等,血管壁被激活的胰酶和感染侵袭,可突然发生破裂出血病人可突然出现剧烈的持续性腹痛,腹部包块急剧增大,且有刺激征,常表现内出血症状,很快进入休克状态。
2.囊肿破裂
囊肿破裂后腹部包块突然消失,囊液如进入腹腔可发生全腹持续性剧痛引起急性弥漫性腹膜炎,应急诊行囊肿外引流术。
3.囊内感染
囊肿并发感染时通常出现腹痛发热,白细胞计数增高等征象急性胰腺假性囊肿继发感染与急性重症胰腺炎坏死合并感染较难区别,特别在2周以内,治疗应立即引流。
4.囊肿对周围的压迫
巨大囊肿压迫胃及十二指肠或结肠,可发生胃肠道梗阻,压迫胆总管可出现阻塞性黄疸,压迫静脉或形成静脉血栓,最常见的是脾静脉,其次是门静脉和肠系膜上静脉,可形成胃脾区高压,肝外型门静脉高压或十二指肠黏膜下静脉曲张而发生上消化道大出血。
治疗
1.非手术治疗
临床上对早期发现的胰腺假性囊肿应先采用内科保守方法治疗。
(1)内科治疗如伴急性胰腺炎,应使胰腺处于休息状态减少胰液的外渗控制囊肿进一步发展。方法包括严格禁食3周左右,胃肠减压应用H2受体拮抗药及生长抑素以减少胰泌素和胆缩素-促胰酶素的分泌,使胰腺分泌功能处于静止状态;维持水电解质平衡,进行静脉营养支持等,早期应用能通过血胰屏障的抗生素,如喹诺酮类和氯、林可霉素(洁霉素)等抗生素,以预防和治疗胰腺感染。中晚期选用广谱抗生素如第三代头孢菌素和氨基糖苷类。
(2)单纯细针抽吸复发率高达50%~98%,反复穿刺不仅给病人带来痛苦,且易导致逆行感染。
(3)经皮置管引流①适应证凡急性胰腺假性囊肿,经B超CT证实为单房性,出现以下情况:囊肿快速增大有破裂可能;囊肿合并感染;囊肿巨大压迫周围脏器造成功能障碍者。②方法通常在B超或CT引导下进行,一般用>8号FJ型管,每天用抗生素盐水冲洗1~2次。③拔管指征囊肿塌陷;24小时引流液6厘米以上的特别是位置在十二指肠旁的胰头部囊肿又不适宜手术者,选择内镜治疗是较安全的。本法特别适用于年龄较大,不能耐受手术者。
2.手术治疗
(1)手术切除胰腺假性囊肿囊壁由炎症纤维结缔组织构成,与周围脏器紧密粘连,勉强分离易导致出血和周围脏器损伤,施行切除指征仅限于:①慢性胰腺炎诱发的交通性且伴胰管梗阻的慢性胰腺假性囊肿。此类囊肿外引流往往无效内引流复发率又高;②胰尾部多房性胰腺假性囊肿内外引流均效果不佳;③对于胰头部的囊肿如不能排除肿瘤性囊肿或同时考虑治疗慢性胰腺炎因素时,方可行胰十二指肠切除;胰尾部胰腺假性囊肿可行胰尾部切除如囊肿与脾脏粘连紧密强行分离易导致大出血,特别是30岁以上的成年人可考虑行囊肿、胰尾、脾一并切除。
(2)内引流术凡直径>厘米,囊壁成熟的囊肿。一般将时间定为6周,因为6周以上囊壁已经坚厚,且不易自然消退,CT扫描对判断囊壁是否成熟有重要价值;慢性胰腺假性囊肿特别与胰管相通且伴胰管狭窄者,可考虑行此术。
(3)手术吻合①囊肿十二指肠吻合术囊肿十二指肠吻合易出现出血、胆瘘、胰瘘等严重并发症,因此选择要慎重,操作需仔细。②囊肿胃吻合术优点是胃强有力的蠕动,有助于囊肿排空,加速囊壁的塌陷,同时胃内容进入囊腔可抑制胰腺各种酶的活动,防止酶对囊壁的腐蚀,缺点是未经消化的胃内容进入囊腔,造成囊腔继发感染碱性胰酶进入胃内刺激胃窦导致胃泌素大量分泌,可诱发溃疡病的发生。
(4)外引流术有众多缺点易腐蚀皮肤,会丢失大量水、电解质,蛋白质及胰液,术后处理较为困难,囊肿复发率21%~28%,方法:①造袋术此法除了具有外引流的所有缺点外需每天换药易逆行感染,切口愈合困难,且极易形成胰瘘,因此仅用于全身情况极差,囊壁与腹壁很贴近,且囊壁甚薄的患者。②囊肿蘑菇管或T管引流术找到囊肿,切开且处理囊内容后,安置T管或蘑菇引流管,间断全层关闭囊肿切口。引流管穿过大网膜,另戳孔引出体外。本法可避免对皮肤的腐蚀且毋需每天换药,可减少逆行感染,亦不会影响切口愈合。
(5)近年来采用囊肿胃内外一期引流术和囊肿空肠Roux-en-Y内外一期引流术取得了较满意的疗效。此法既有内引流和外引流各自的优点又可摒弃两者的缺点。
预防
预防本病的关键是对急性胰腺炎或胰腺损伤要早期做出诊断,早期采取正确的处理措施。一旦确诊,应择期手术。饮食以水果汁,小米南瓜粥,馒头为主,选择易消化的食物,进食要有足够的碳水化合物及以蛋白质为主的食物,还要有足够的蔬菜,水果,以补充维生素及矿物质.不可以多吃油腻食物,不可以暴饮暴食。
相关疾病
腹泻 腹痛 急性胰腺炎 肾囊肿 肝囊肿 胰腺囊肿 动脉瘤 肠梗阻 腹腔脓肿 胰腺损伤 黄疸 疼痛 慢性胰腺炎 脾囊肿 纵隔囊肿 吞咽困难 血尿 幽门梗阻 胰腺外伤 肉瘤 肠郁 积聚 胰瘘 皮样囊肿